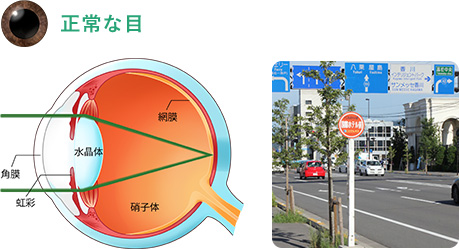
白内障とは、眼の中にある水晶体(カメラのレンズの役割を行う組織)が加齢による変化を起こし、眼の中に入った光が、網膜の上で焦点をきれいに結べなくなったり、水晶体が白く濁り眼の中に光が十分に入らなくなった状態をいいます。
自覚症状は白内障のタイプにより異なります。白く濁ってきた場合はかすみが強くなり早く気が付きますが、焦点を結びにくくなった場合は、眼鏡をかけたり、度数を変えることで見やすくなるため白内障の進行に気が付きにくくなることがあります。
近くを見る時に老眼鏡が必要だったのに、老眼鏡無しで見えるようになるということは、白内障の初期によくある症状です。
 もやがかかって見える、明るいところで眩しいなどの症状が現れ、見えづらくなります。
もやがかかって見える、明るいところで眩しいなどの症状が現れ、見えづらくなります。
白内障で低下した視力を回復するには手術による治療しかありません。
白内障を点眼で治すことはできません。
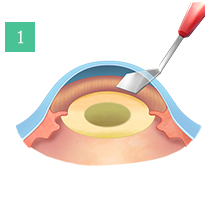
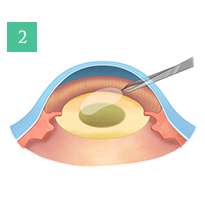
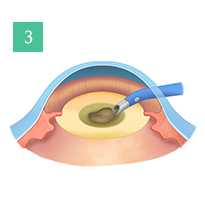
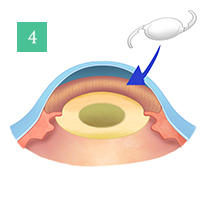
様々な分野で日々目覚ましい進化を遂げるレーザー技術は眼科領域においても応用できる範囲が広がってきました。当院では2013年に日本でいち早くフェムトセカンドレーザー白内障手術機器を導入しました。フェムトセカンドレーザーは手術の前半の切開創の作成、前嚢切開、水晶体核の分割を人間の手がするよりも正確に確実に行うことができます。水晶体核の乳化吸引術は超音波白内障手術器械で行います。核はレーザーですでに分割されているので、手術では使用するエネルギーを少なくすることができます。また正円の前嚢切聞ができるため眼内レンズが後でずれることが少なくなります。

白内障を超音波で乳化吸引する代わりにナノレーザーを用いて分解吸引するという考えは10年以上前からありました。しかし当時は高い吸引圧で手術が安全にできなかったので、実現しませんでした。
しかし現在の白内障手術装置は高吸引圧でも安全に手術ができるようになり、再び水晶体分解吸引ナノレーザー器械と高吸引圧吸引機を連結し、超音波の振動や熱の発生が手術中に全く起らない手術ができるようになりました。当院はこの器械を2017年に導入し、現在では自由診療で行う多焦点レンズ使用例にはフェムトセカンドレーザーとナノセカンドレーザーを使用したオールレーザー白内障を行っています。

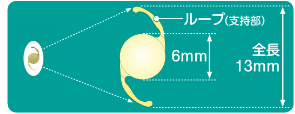
眼内レンズとは白内障手術時に取り出した水晶体の代わりとなる人工の水晶体です。
眼内レンズには大きく分けると「単焦点眼内レンズ」と「多焦点眼内レンズ」の2種類があります。
「多焦点眼内レンズ」にはさらに遠方・近方にピントが合う「2焦点レンズ」と遠方・中間・近方にピントが合う「3焦点レンズ」があり、それぞれ違う特性があるため、それをまず知ることが大切です。
| 単焦点 | 多焦点(2焦点) | 多焦点(3焦点) | |
|---|---|---|---|
| 見え方イメージ | 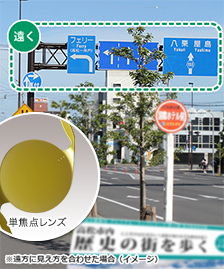 |
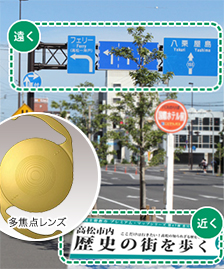 |
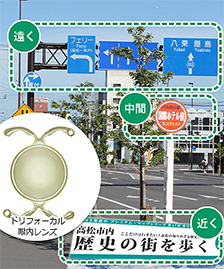 |
| ピントの合い方 | ピントが合う距離が1つ | 遠、近の2焦点 | 遠、中、近の3焦点 |
| 見える質 | ピントが合う1点はとてもよい | おおむね良い | 良い |
白内障のほかに緑内障の診断を受け、視野が狭くならないように緑内障点眼薬を使用している方も多くみられます。白内障手術をすると眼圧は少し下がります。この為、緑内障点眼薬を3種類点眼している方は2種類に減ったり、1種類の方はさす必要がなくなったりすることもあります。
また、2018年からアイステント(iStent)という約1mmのチタン製のステントを白内障手術と同時に目の中に埋め込む緑内障の新しい治療ができるようになりました。さらに、このiStentが進化したiStent inject Wという長さ360mmのチタン製インプラントが新たに登場しました。従来のアイステントより小さく、2つ挿入します。眼圧の減圧効果は1.5倍とされており、緑内障点眼薬のさらなる減薬効果が期待できます。ご希望の方は主治医にご相談ください。

白内障手術と同時に行う場合は保険適用となります。白内障手術をすでに受けている方は自費診療となります。
ご希望の方は主治医にご相談ください。
Add-onは、既に白内障手術を受け眼内レンズが挿入されている患者さんの視機能向上の為に作成された「二枚重ね専用眼内レンズ」です。